Die maschinelle Zellzählung
Zellzählautomaten besitzen den Vorteil, innert kürzester Zeit sehr viele Zellen zählen zu können. Dadurch erhalten maschinell erzeugte Zellzahlen eine grosse Genauigkeit. Hingegen sind die Zellzählautomaten oft nicht fähig, bestimmte pathologische Veränderungen der Zellen richtig einzuordnen. In diesen Fällen kann es zu einer Verschiebung der Resultate in eine bestimmte Richtung (systematischer Fehler) kommen. Darum muss bei allen Blutproben, die bei der maschinellen Untersuchung Abweichungen von der Norm ergeben, ein Blutausstrich angefertigt werden. Dieser wird im Mikroskop angeschaut und mit den Werten des Zellzählautomaten verglichen.
 |
| Beispiel eines Zellzählautomaten der Marke Coulter® (Coulter® Counter GenS) |
|---|
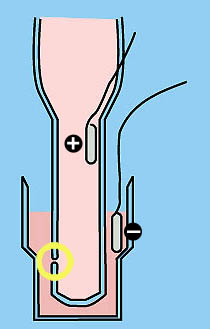
Schematische Darstellung des Einkanal-Impedanz-Prinzips |
Die meisten Zellzählautomaten beruhen auf dem Prinzip der Einkanal-Impedanz. Erythrozyten sind schlechte elektrische Leiter. Passieren Sie eine Öffnung (gelber Kreis in Abbildung links) durch die ein elektrischer Strom fliesst, kommt es zu einer Widerstandserhöhung. Die so erzeugten Impulse werden gezählt, ebenso wie das durch die Öffnung wandernde Flüssigkeitsvolumen. Aus diesen zwei Werten wird die Erythrozytenzahl ermittelt. Die Länge, die Amplitude und die Form des Impulses erlauben zudem die Messung des Volumens der Erythrozyten. Veränderung der Deformierbarkeit der Erythrozyten beeinträchtigen aber die Genauigkeit der Volumenmessung. Leicht deformierbare Erythrozyten ergeben zu tiefe Werte, starre Erythrozyten zu hohe. Besteht eine Polyzythämie, kommt es zudem gehäuft zum gleichzeitigen Durchtritt (Koinzidenz) von zwei Erythrozyten. Da dieses Phänomen direkt proportional zur Zellzahl ist, wird sie von modernen Geräten automatisch korrigiert. Die Leukozyten werden ebenfalls erfasst, was aber auf Grund ihrer 1000x geringeren Konzentration nicht ins Gewicht fällt. Erst ab Leukozytenzahlen über 100 x 109/L muss die Leukozytenzahl von der Erythrozytenzahl subtrahiert werden. Thrombozyten werden im gleichen Durchgang wie die Erythrozyten gezählt. Bei der Zählung der Leukozyten werden vorgängig die Erythrozyten lysiert. |
|---|
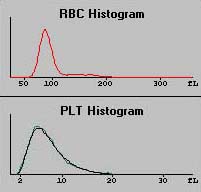
Ausschnitt eines Screenshots |
Anhand der Erythrozytenzahl und des Erythrozytenvolumens (MCV) wird der Hämatokrit berechnet. Weiter kann die Grössenverteilungsbreite der Erythrozyten (RDW = Red blood cell distribution width) bestimmt werden. Diese ist ein Mass für die Anisozytose. Dasselbe trifft auf die Thrombozyten zu, bei denen sich ein Thrombokrit, ein mittleres thrombozytäres Volumen (MPV = Mean platelet volume) und eine Grössenverteilungsbreite (PDW = Platelet distribution width) berechnen lässt. Diese Werte werden jedoch selten von den Klinikern genutzt bzw. angefragt. All diese Daten werden zudem in einem Histogramm (siehe links) sowohl numerisch wie auch grafisch ausgegeben. |
|---|
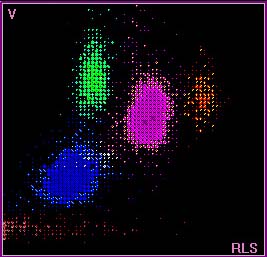
Ausschnitt eines Screenshots |
Bei der automatischen Differenzierung der Leukozyten werden in einem Durchflusszytometer gleichzeitig Volumen (Impedanzmessung), Conduktivität (hochfrequenter Wechselstrom erfasst intrazelluläre Teile) und Streulicht (unterscheidet runde von segmentierten Kernen) gemessen. Diese drei Parameter erlauben es, die Leukozyten in einem dreidimensionalen Raum (VCS-Würfel, VCS = Volumen, Conduktivität, Streulicht) einzuordnen. Auf diese Weise können die einzelnen Leukozytenarten sehr genau klassiert werden. Darüberhinaus ist es sogar möglich, anhand typischer dreidimensionaler Muster ziemlich genaue Hinweise auf das Vorliegen bestimmter Pathologien zu geben (z.B. Vorhandensein leukämischer Blasten). Die zweidimensionale grafische Ausgabe dieser Werte wird Leukoplot genannt. Im Bild links sind das Zellvolumen (V) gegen das Streulicht (RLS) aufgetragen. Die erkenntlichen Gruppierungen entsprechen bestimmten Leukozytenarten (z.B. links unten Lymphozyten). |
|---|